 Qual é a causa das verrugas?
Qual é a causa das verrugas?
Os papilomavirus humanos (HPV), ao contrário do que acontece com a generalidade dos vírus, em vez de destruírem as células da pele, provocam a sua multiplicação, daí podendo resultar tumores.
Os HPV são responsáveis por um espectro variado de doenças, desde as verrugas, muitas vezes conhecidas por cravos, até por exemplo os cancros da laringe e do colo do útero.
Em que circunstâncias são mais frequentes?
As verrugas são raras na infância, atingindo um pico de incidência (5 a 10%) entre os 12 e os 16 anos.
Em situações de baixa das defesas do organismo as verrugas podem ter uma expressão muito marcada e de difícil tratamento.
Como crianças abusadas sexualmente podem apresentar verrugas nas áreas genitais, é obrigatório um esclarecimento sereno desta possibilidade, complementando sempre com outros dados da avaliação clínica (alterações comportamentais, do sono, fobias, etc). No entanto, a maior parte das verrugas que aparecem nas áreas genitais nas crianças resultam de auto-inoculação (transmissão incidental a partir das verrugas vulgares do próprio) ou de contágio intra-familiar, não sendo consequência de abuso sexual.
Como ocorre o contágio?
O contágio ocorre através de contacto directo com pessoas com verrugas ou indirectamente através de objectos contaminados e também por auto-inoculação.
O período de incubação é muito longo, que pode chegar aos 20 meses (média de 4 meses).
Como se manifestam?
Diferentes tipos de HPV estão associados a padrões clínicos específicos:
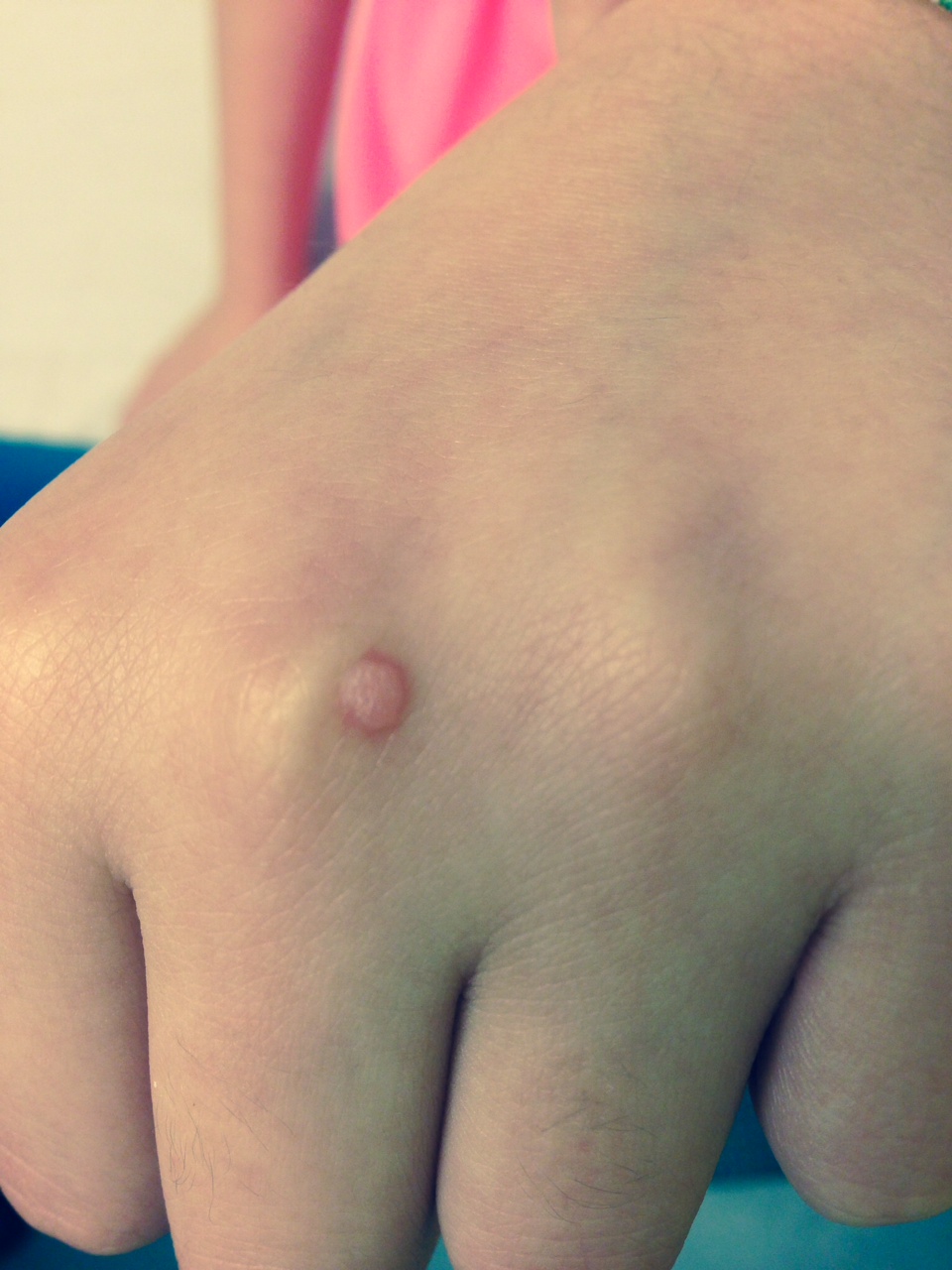
- As verrugas vulgares (habitualmente provocadas pelos HPV tipo 2 e 4) localizam-se maioritariamente nos dedos e dorso das mãos, em redor das unhas e nos joelhos e cotovelos, manifestando-se como saliências arredondadas independentes, com uma consistência dura e um aspecto rugoso, sem sintomas locais acompanhantes, excepto na localização em redor das unhas, que é habitualmente dolorosa;
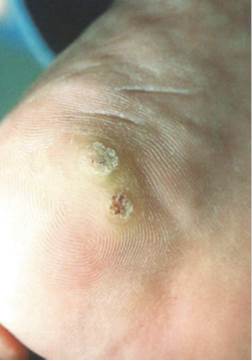
- As verrugas plantares (HPV tipo 1) crescem para dentro da planta do pé por efeito da pressão aplicada pelo peso do corpo, traduzindo-se por áreas endurecidas e rugosas da pele da planta do pé que alteram a sua textura habitual (ao contrário dos calos, que são apenas um engrossamento macio da pele como consequência da aplicação de uma pressão ao longo do tempo, por exemplo, por sapatos apertados) que são dolorosas muitas vezes;
- As verrugas planas (HPV tipo 3 e 10), traduzem-se por várias saliências pequenas e lisas (difíceis de visualizar), de cor da pele ou levemente acastanhadas, sobretudo localizadas à face e extremidades (são facilmente confundidas com «sinais»);
- As verrugas venéreas ou condilomas acuminados (pelos HPV tipo 6 e 11) são múltiplas saliências carnudas e húmidas que aparecem na área genital que por vezes se fundem num aspecto de couve-flor.
Prevenção
Provavelmente as verrugas são contagiosas enquanto existirem.
Não está indicada a evicção escolar, devendo-se, por precaução, sempre que possível, tapar as lesões.
Saliente-se a existência actualmente de vacinação disponível no adolescente/adulto contra a infecção pelos HPV tipo 6, 11, 16 e 18, evitando-se as suas consequências clínicas, a qual deve ser discutida com o seu médico assistente.
Opções terapêuticas
Não existe um tratamento universal eficaz para as verrugas.
Também é importante salientar que a cura da maior parte das verrugas exige mais do que um único tratamento.
Como cerca de 65% das verrugas desaparecem espontaneamente ao fim de 2 anos (promessas a S. Bento da Porta Aberta?), é possível as famílias decidirem aguardar sem realizar tratamento; no entanto, não há garantias de que assim aconteça, ou mesmo as verrugas não se espalhem e cresçam, incluindo para localizações que coloquem maiores dificuldades terapêuticas.
Devemos escolher sempre o método menos doloroso possível em função da idade.
Podemos recorrer à aplicação na pele de produtos (método lento mas tendencialmente indolor) que vão destruindo progressivamente as verrugas ou estimulando as defesas do organismo contra elas até todas as células infectadas pelos HPV serem eliminadas. Este processo pode demorar semanas a meses para ser eficaz. Deve-se proteger sempre a pele sã em redor da verruga, para evitar «queimaduras».
A crioterapia, que consiste na aplicação local de uma temperatura de -195°C que também vai provocar a destruição das células das verrugas é um método usado pelo dermatologista no consultório, com intervalos aproximados de 1 mês entre aplicações, com a vantagem de ter a mais baixa taxa de recorrência de todas as opções terapêuticas (cura de 90% das verrugas após 2 tratamentos), sendo contudo a mais dolorosa.
É muito importante realçar que todos os tratamentos que provoquem hemorragia local, podem contribuir para espalhar a infecção e devem ser evitados.
No quadro abaixo, esquematizam-se algumas propostas individualizadas de opções terapêuticas:
| Verrugas vulgares | Crioterapia/ terapêutica cito-destrutiva |
| Verrugas filiformes | Crioterapia |
| Verrugas planas | Tretinoína tópica (como na acne) |
| Imunodeficiência | Crioterapia |
| Verrugas venéreas | Crioterapia ou imiquimod |
| Verrugas plantares | Curetagem+crioterapia/t. citodestrutiva |
Paulo Coutinho – Pediatra
Emídio Carreiro – Pediatra
Nota: este texto não substitui o conselho médico, diagnóstico ou tratamento. Procure sempre o conselho do seu médico.
Revisto em 24/5/2015